兰海涛医生的科普号
- 精选 2019最新奥希替尼耐药处理方案集锦
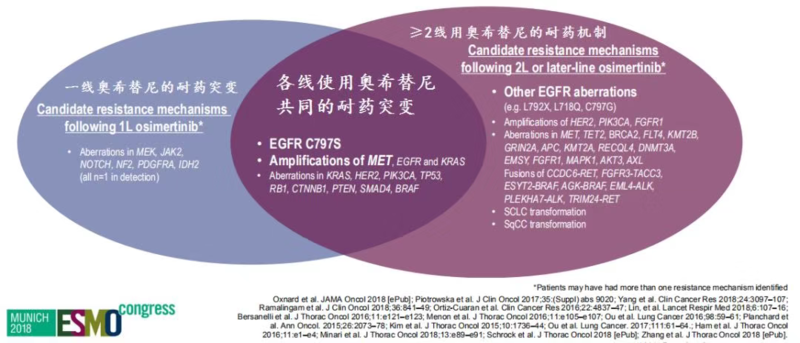
EGFR突变型肺癌人群是晚期肺癌中最幸运的一类患者,目前研发的一代、二代、三代EGFR-TKI靶向药的口服治疗可让患者获得长期高质量的生存,是目前肿瘤精准治疗的典范。特别是伴随2017年奥希替尼的国内上市,更让国内患者的生存优势提升到新高度。 作为EGFR-TKI第三代靶向药的奥希替尼(osimertinib,AZD9291),初治首选可达到18.9个月的无疾病进展生存期(PFS),可谓史上最高,目前被肺癌患者广泛应用。随着使用人群的增加,目前奥希替尼的耐药处理引起大家的广泛关注。针对此问题,国内外出现了很多新的论点及处理方法,现汇总供临床处理参考。 观点一奥希替尼耐药,不同使用线数,不同结局目前临床上使用奥希替尼的方式主要有两种: 在疾病初诊时,检测发现EGFR敏感突变(19del/L858R),第一个治疗药物就用奥希替尼,称为奥希替尼的一线治疗。 确诊EGFR敏感突变的晚期肺癌后,首次使用了一代/二代EGFR靶向药,耐药后测得T790M阳性,再改用奥希替尼,称为奥希替尼的二线治疗。 那两种不同使用线数下奥希替尼的耐药机制是一样的吗?我们来看一下研究数据。 输一.一线使用奥希替尼耐药后突变情况在FLAURA一线使用奥希替尼耐药的91例患者中,基因检测分析显示最常见的耐药机制包括MET扩增(15%)及EGFR-C797X突变(7%)。其余还有PIK3CA(7%)、HER2扩增/突变(3%)、SPTBN1-ALK(1%)、BRAF V600E(3%)、KRAS(3%)及细胞周期基因改变等等。未发现T790M突变,未出现向小细胞肺癌(SCLC)或肺鳞癌(SqCC)的转化。整体继发突变类型较为简单,临床易处理。 二二线使用奥希替尼耐药后突变情况二线使用奥希替尼的AURA3研究中,73例耐药患者的基因检测分析显示,最常见的耐药机制包括EGFR获得性突变(21%)及MET扩增(19%),其中EGFR获得性突变又以C797X为主(15%)。其他还有细胞周期基因改变(12%)、HER2扩增(5%)、PIK3CA(5%)、癌基因融合(4%)及BRAF V600E(3%)等等。在此研究中,所有C797X突变与T790M均为顺式(cis)结构共存。此外,49%患者出现T790M缺失。二线耐药的整体突变复杂很多,这种共发顺式突变也比较难处理。 输 小结:一线二线耐药机制整体相似,但二线耐药相对更复杂 以上数据展示的奥希替尼一线二线使用后的耐药机机制虽有相同处,但也充满异质性。同样以2018年ESMO(欧洲肿瘤大会)上的一张对比图片,可以看出:1、一线和二线都有相似的主要耐药机制,即MET扩增和C797S。MET扩增的比例大致相同,15%-20%。处理上我们可以采用目前的MET抑制剂控制,具体可见第二部分。而C797S却大有不同,一线奥希替尼耐药后未发现T790M突变,即出现的C797S是单发的,这一位点的突变对一代吉非替尼或厄洛替尼都比较敏感,临床处理相对容易。但二线使用奥希替尼产生的C797S突变绝大多数都是与T790M共发的,且AURA3研究中显示均为顺式突变。这类共发突变,特别是顺式突变,目前在临床的处理模式仍在摸索中。 2、一线奥希替尼耐药后不会出现T790M的继发突变,因为奥希替尼尽早使用是能够抑制T790M突变产生的,也会避开T790M与其他突变的共存。当然一线奥希替尼长期使用下也可能会诱导出其他的继发EGFR突变,如C797S的原位突变。这时我们的处理思路可采用三代序贯一代。 3、二线奥希替尼耐药的继发基因改变,无论是EGFR原位的或其他基因的旁路激活,类型都更复杂一些,甚至多种同时存在,从机理上讲,这是经过一代、三代EGFR-TKI长期筛选诱导下的结果。 4、二线奥希替尼耐药后可能会出现向小细胞肺癌和肺鳞癌转化的可能,发生率在4%左右。而这种病理类型的转化在一线奥希替尼耐药后是未曾发现的,临床处理难度及结局也自然不同。 观点二奥希替尼耐药处理的新进展一 C797S单发突变:一线奥希替尼耐药常见原因,一代TKI靶向药可有效抑制。转换思维,一线使用奥希替尼,部分患者是否可以进入“三代序贯一代序贯三代”的超长待机模式 继发的C797S单发突变是一线奥希替尼耐药后的常见耐药机制,临床处理思路也许不再是一代序贯三代,而是三代序贯一代。对于C797S单发突变,一代TKI靶向药是可以完美抑制的。如果再继续延伸,患者在长期使用一代TKI靶向药后,有可能会诱导产生T790M的继发突变,此时患者可以再次用回奥希替尼,最终将从“三代序贯一代序贯三代”的超长治疗模式中最大获益,生存期将最大程度叠加。 二 C797S共发突变:二线奥希替尼耐药常见原因,顺式、反式处理各不同。 当T790M突变和C797S突变位于同一条染色体上,我们称之为顺式构型(cis);位于相对面的染色体上,称之为反式构型(trans)。两种方式的治疗策略完全不同。至于顺式反式怎么知道,这个基因检测报告上会明确告知。 1、C797S反式结构,一代联合三代治疗 患者,男,41,查有肺癌纵膈及骨转移,EGFR 19缺失,先后用特罗凯、化疗、O药(nivolumab)进展。检测发现19del、T790M及C797S反式突变(trans),患者使用易瑞沙联合泰瑞沙治疗。不到3天症状缓解出院,2周后胸片显示淋巴管炎改善。 2、C797S顺式结构,布加替尼起关键作用 患者,女,66岁,晚期肺腺癌,口服吉非替尼20个月后,病灶进展,改用奥希替尼,肺部病灶明显缩小。1年后肺部病灶再次增大,基因检测示:21-L858R、20-T790M及C797S顺式突变。患者使用奥希替尼联合贝伐单抗,肺部病灶缩小,症状缓解,3m后又进展。患者加用布加替尼,达到PR。患者至今还在维持三药联用的方案治疗。 三 MET扩增:采用MET抑制剂可有效抑制 MET扩增常常与EGFR突变共存,因此处理上采用EGFR抑制剂+MET抑制剂,目前已有很多得到报道的临床研究支持。 1、奥希替尼联合沃利替尼,有效率达33%。 1b期TATTON研究分析,对于既往T790M阳性使用过奥希替尼治疗,耐药后采用奥希替尼+沃利替尼(salvolitinib)治疗,其客观有效率(ORR)可以达到33%。联用方案在后线治疗的疗效仍然可观。 2、吉非替尼联合INC280,控制率高达73% 吴一龙教授的团队采用吉非替尼联合INC280治疗吉非替尼耐药后MET+的患者,整体有效率(ORR)达29%,疾病控制率高达73%,中位缓解时间为5.6个月。 疗效的高低与MET扩增的程度或MET蛋白的表达高低成正比。MET基因扩增GCN≥6组的有效率最高,达到了47%,中位PFS为5.49个月。免疫组化MET蛋白表达3+组的ORR为32%,中位PFS达到了5.45个月。 此研究中吉非替尼虽为一代TKI,但结果同样提示EGFR-TKI耐药后MET阳性的患者,联用MET靶向药可以取得不错的收益。 四 化疗 除了上述常见的继发突变引发的耐药外,对于其他不明耐药原因或不好处理的患者,基本都要归于化疗路径,按照具体的病历类型选择合适的化疗方案。免疫治疗目前不是十分支持用于EGFR突变靶向耐药的患者群,除非患者有较高的证据支持(如PDL1高表达、高TMB负荷等)。 总结 奥希替尼的耐药无论是一线耐药还是二线耐药,总体机制相似,但又有不同,建议临床尽早使用,避免后期耐药处理的复杂情况。 转换思维,临床目前常规思维是一代序贯三代,习惯T790M的出现。但若提早使用奥希替尼,可避免后期T790M的出现。部分患者将从三代序贯一代甚至再序贯三代的超长治疗模式中最大获益。 耐药后联合治疗是目前临床常见的处理方式。
 兰海涛 主任医师 四川省人民医院 肿瘤中心1.1万人已读
兰海涛 主任医师 四川省人民医院 肿瘤中心1.1万人已读 - 精选 实战干货!奥希替尼耐药怎么办?| 临床分析
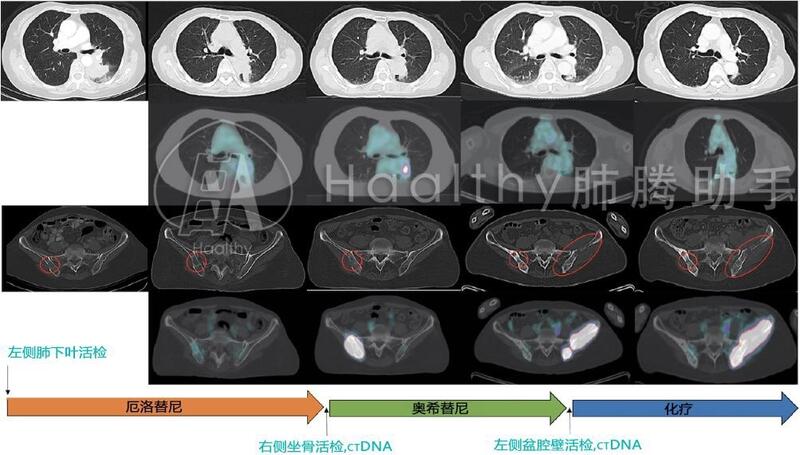
靶向治疗极大程度上延长了晚期EGFR突变肺腺癌患者的生存期,然而耐药问题一直困扰着患者。虽然奥希替尼可以克服T790M导致的一、二代EGFR靶向药耐药,但奥希替尼仍然会不可避免的面临耐药。奥希替尼耐药后该怎么办,我们接着往下看。国际知名期刊《Lung Cancer》报道了一个EGFR突变亚裔患者的治疗过程,可以为广大患者提供借鉴。 01 耐药后组织和液体活检一样重要 患者是一名69岁亚裔女性,从未吸烟,2014年7月因背部和臀部疼痛进行检查,发现左下肺叶肿瘤,右侧坐骨有转移灶,通过CT引导活检左下肺叶肿瘤确诊低分化肺腺癌,有EGFR L858R突变,T790M阴性。患者接受厄洛替尼治疗,疾病部分缓解,症状改善。 患者持续应用13个月厄洛替尼后左下肺叶出现新病灶,骨转移也再次进展。患者再次进行活检,这次是对右侧盆腔软组织转移瘤进行活检,同时又用血液进行了ctDNA检测。 结果右侧盆腔软组织转移瘤活检结果仍然是EGFR L858R突变,T790M阴性,然而ctDNA检测结果却是T790M阳性。 据此患者于2015年11月开始接受奥希替尼治疗,疾病再次缓解,症状改善。 患者朋友们注意,这个个案展示了穿刺活检的局限性。穿刺活检取得的肿瘤组织有限,受肿瘤异质性的影响,穿刺活检的结果有时并不能反映患者肿瘤的全貌,这时ctDNA检测就很重要了,能够一定程度克服肿瘤异质性带来的假阴性。 个案报道的患者穿刺活检T790M阴性,ctDNA检测T790M阳性,接受奥希替尼治疗,疗效良好。那么耐药后是不是只检测ctDNA就足够呢?不是的,组织活检仍然很重要,为什么呢?我们继续看这个患者的故事就知道了。 患者靶向治疗耐药后都进行了组织活检和ctDNA检测,如下图所示: 02 奥希替尼耐药,免疫治疗力挽狂澜 患者接受12个月奥希替尼后又再次耐药,左侧盆腔出现新发病灶并累及骨质,医生对患者左盆腔软组织转移瘤进行再次活检,同时也进行了ctDNA检测。 患者朋友们注意了,奥希替尼耐药后再次活检很重要,因为要明确耐药机制后才能有的放矢。 现有报道的奥希替尼耐药机制和潜在靶向治疗方案,如下图所示: 由上图可知:患者的组织活检和ctDNA结果均显示EGFR L858R突变,T790M和G796S顺式突变,这是新发现的奥希替尼耐药突变。然而目前我们并不知道如何治疗这种耐药突变,稳妥起见医生决定为患者施行培美曲塞+卡铂的化疗方案。 患者朋友们再次注意,当奥希替尼耐药,又不适合靶向治疗时,化疗是可靠稳妥的治疗方案,可以阻止疾病快速进展。此外,如果仅是局部耐药,放疗等局部治疗方案也是可行的。 患者接受了3个周期的化疗,疾病稳定,之后肿瘤继续进展,怎么办呢?这个时候奥希替尼耐药后组织活检的结果就帮上大忙了,原来先前活检取得的肿瘤组织除了进行基因检测外还进行了PD-L1免疫组化检查,结果显示PD-L1表达70%。 虽然活检结果显示患者的突变负荷(TMB)低,但PD-L1高表达,医生认为患者在缺乏标准治疗的情况下接受免疫治疗是有可能获益的,因此患者参加了派姆单抗(PD-1单抗)+ Epacadostat(口服IDO-1抑制剂)的临床试验。幸运的是,患者接受试验性免疫治疗后疾病部分缓解,截止报道发稿时已经持续缓解5个月了。 目前已经明确有驱动突变(如EGFR突变、ALK融合)的晚期肺腺癌患者一、二线免疫治疗并无获益,但三线治疗以后的免疫治疗呢? 这个个案报道的PD-L1高表达且EGFR突变的患者在三线治疗耐药后接受免治疗,疾病部分缓解至少5个月,提示我们免疫治疗作为EGFR突变患者三线以后治疗的潜在价值。 ATLANTIC研究结果显示在3线及以后的PD-L1单抗治疗中,驱动突变阴性患者的客观缓解率和持续缓解时间仍然优于驱动突变阳性的患者。驱动突变阳性患者中PD-L1≥25%的患者相比PD-L150%,这些PD-L1高表达患者能否从3线以后的免疫治疗获益呢?PD-1/PD-L1单抗+IDO-1抑制剂的联合免疫治疗能否提高EGFR突变患者免疫治疗的疗效呢?这些问题目前仍没有答案。 临床分析 《Lung Cancer》报道的EGFR突变肺腺癌患者个案可以归纳出三个奥希替尼耐药后的治疗要点: 1.重视再次活检,奥希替尼的耐药机制复杂多样,没有一个绝对多数的耐药机制,要制定个性化的治疗方案就需要活检获得肿瘤信息,如果有条件最好同时进行组织活检和ctDNA检测,两种活检方式取长补短,相互印证方能取得完善的肿瘤信息。 2.化疗是定海神针,克服奥希替尼耐药的很多治疗方案目前仍然不成熟,当患者疾病快速进展或症状明显时,化疗可控制病情快速进展,为患者尝试其他试验性治疗方案争取时间。 3.后线免疫治疗仍有机会,经历多线靶向治疗、化疗后EGFR突变患者肿瘤PD-L1表达可能会提高,这部分PD-L1高表达患者仍有可能从免疫治疗中继续获益。
 兰海涛 主任医师 四川省人民医院 肿瘤中心1.3万人已读
兰海涛 主任医师 四川省人民医院 肿瘤中心1.3万人已读 - 精选 癌症的起源
导读:本专题中杜克大学分子癌症生物学博士李治中用深入浅出的话语,从十五个方面对癌症做了全方位介绍。这些癌症科普不同于我们之前见到的,满满的干货,更有实践意义。 近日,发表在《英国癌症杂志》(British Journal of Cancer)上的一项研究中,根据英国癌症研究(Cancer Research)数据最新的预测显示,英国每两人中将会有一人在人生的某个阶段患癌症。 这听起来恐怖吗?再看看中国:世界癌症报告估计,2012年中国癌症发病人数为306.5万,约占全球发病的五分之一;癌症死亡人数为220.5万,约占全球癌症死亡人数的四分之一。 随着发病率走高,癌症正越来越多地侵入人们的生活。由于种种原因,人们对于癌症的起因、防治存在不少成见和误解,影响了对癌症的早发现、早诊断、早治疗。 2月4日是世界癌症日,这一天的设立标志着全球共同攻克癌症的决心与期盼。尽管上周探索君已经发布了多篇与癌症相关的文章,但是我们依然觉得应该为大家奉上更全面、更深度的信息。 本专题根据杜克大学分子癌症生物学博士李治中的《可能是关于癌症最好的深度科普》一文从十五个方面为大家深度科普癌症多方面的信息以及最新的进展。其中1-5板块为基础知识篇、6-10板块为疑问解答篇(6-7与致癌相关、8-10与治癌相关)、11-12板块为最新动态篇、13板块为实用篇、14-15板块为总结与展望篇。 (一)癌症和肿瘤进入正式的科普前,先来介绍一个可能困扰着很多人的一个小问题。癌症与肿瘤究竟有什么区别? 癌症和肿瘤这两个词经常通用,一般情况下也确实没太大问题。一定要纠结的话,这两个词还是有一些区别的。肿瘤的关键词是“固体”,癌症的属性是“恶性”,所以恶性固体肿瘤就是癌症,血液癌症不是肿瘤,良性肿瘤不是癌症,清楚了么? 用数学公式来表示的话: 癌症=恶性肿瘤+血癌 肿瘤=良性肿瘤+恶性肿瘤 良性癌症=说错了 这俩在英文中也是有区别的,肿瘤的英文是Tumor或者Tumour,癌症的英文是Cancer。说起Cancer,对喜欢研究星座的各位宅男宅女们应该不陌生,因为巨蟹座的英文就是Cancer!巨蟹座同学们,别哭。关键是这俩名字有联系么?还真是有的。 癌症Cancer的名字来源于公元前400多年的希腊传奇医生,号称西医之父的希波克拉底(Hippocrates)。某一次希波克拉底在观察一例恶性肿瘤的时候发现肿瘤中伸出多条大血管,看着就像螃蟹的腿一样,于是他就用希腊词的螃蟹Caricinos来称呼这种疾病,到英文里面就是Cancer,大螃蟹的意思。所以癌症也可以叫大螃蟹病。 (二)什么导致了癌症导致癌症最重要的因素是什么?基因?污染?饮食?抽烟?都不是,和癌症发生率最相关的因素是年龄! 2013年中国第一次发表了《肿瘤年报》,从下图中可以清晰地看出:第一:无论男女,癌症发病率从40岁以后就是指数增长;第二:老年男性比女性得癌症概率高,主要是前列腺癌。 绝大多数我们熟悉的癌症:肺癌,肝癌,胃癌,直肠癌等等都是老年病!小孩能得白血病,但你什么时候听说过小孩得肺癌,肝癌的? (下一节会详细介绍儿童会得哪些癌症) 随着人类平均寿命的增加,得癌症的概率越来越高是不可避免的。为啥苍蝇很少得癌症?因为他们寿命很短,还没得癌症就挂了。我们的宠物狗和猫都会得癌症,原因是他们的寿命可以到10多年,相当于人的70~100岁,因此得癌症概率不低。 那么其它因素有关系么?肯定有。 癌症发生的原因是基因突变。我们体内大概有两万多个基因,真正和癌症有直接关系的的大概一百多个,这些癌症基因中突变一个或者几个,癌症发生的概率就非常高 (1)。那基因为啥会突变,啥时候突变?基因突变发生在细胞分裂的时候,每一次细胞分裂的时候都会产生突变,但是多数突变都不在关键基因上,因此癌症发生仍然是小概率事件。细胞啥时候分裂?生长或者修复组织的时候。 总结的数学公式是:癌症发生概率 (p) = 细胞分裂次数 (a) X 每次分裂产生突变数目 (b) X 突变基因是致癌基因概率 (e) 在这个公式中,e 对每个人都是一样的,关键是a和b两个因子。我觉得很多和癌症相关的原因都可以用这个公式推导和解释: (a)岁数越大,细胞需要分裂次数越多,所以老人比年轻人容易得癌症。 (a)人体器官受到损伤越多,需要修复就越多。组织修复都需要靠细胞分裂完成,因此细胞分裂次数就越多。因此长期器官损伤,反复修复组织容易诱发癌症。暴晒太阳损伤皮肤细胞,因此皮肤晒伤次数和得皮肤癌直接相关;抽烟或者重度空气污染损伤肺部细胞,因此长期抽烟容易得肺癌;吃刺激性和受污染的食物,损伤消化道表皮细胞,因此长期吃重辣,污染食物会增加食道癌,胃癌,大肠癌,直肠癌发生;慢性乙肝病毒伤害肝细胞,因此乙肝病毒携带者容易得肝癌,等等等等。 (b)每个人的细胞分裂一次产生突变的数目是不同的。这个主要受到遗传的影响,有些人天生就携带一些基因突变,这些突变虽然不能直接导致癌症,但是会让他们细胞每次分裂产生突变数目大大增加。去年好莱坞著名影星安吉丽娜·朱莉 (Angelina Jolie)在纽约时报撰文,说为了防止得乳腺癌而预防性切除双乳。该新闻轰动全球。她作此决定的原因就是她家族和她本人都携带BRAC1基因突变,有了这个突变,她的细胞分裂产生的突变比正常高百倍,因此她家族多名女性,包括她的母亲都很早就得乳腺癌,她个人被估计有87%的可能性得乳腺癌,50%可能性得卵巢癌。她的这个举动,当时我从科学眼光看有点冲动,因为不能保证其它部位(尤其是卵巢)不会发生癌变,但是她的勇气还是让我无比佩服。后来我听说朱莉要把卵巢也切除,我只能想到一个词:“壮士断腕”。 大家不妨把自己感兴趣的因素找出来,看看这个公式是否真的适用。 三)儿童为啥会得癌症通常,癌症是一种老年病,随着年龄增加,各种癌症的发病率都直线上升。但是凡事都有例外,我们生活中应该听说过不少年轻人,小孩甚至婴儿得癌症,尤其是白血病的故事,这是为什么? 癌症是由突变引起的,后天因素导致突变需要时间积累,在短短几年以内是不可能纯靠后天因素导致癌症的。因此可以肯定,婴儿,或者几岁的儿童得癌症必然有先天因素的:要不然就是父母遗传了致癌基因,要不然就是在怀孕的过程中因为种种原因胎儿产生了突变。 现在生物检测技术的一个重要任务,就是在怀孕过程中尽早检测出先天突变,如果证明宝宝有严重遗传疾病,父母至少能选择是否流产。基因检测技术的成熟和致癌基因的认识,让我相信父母是否携带致癌突变应该会成为孕前体检的常规项目。而在怀孕过程中出现的突变检测相对要困难很多,主要原因是胎儿发育中要获取样品很困难。传统的检测如唐氏综合症筛选还依赖于羊水穿刺,这是一个手术,对胎儿发育也有一定的风险。很多的人正在为无穿刺检测技术而努力,这是一个巨大的市场,相信几年之内就会有突破性进展。 但是无论检测技术如何先进,一个让人头痛的难题将始终存在:即使知道胎儿有了基因突变,由于生物体的复杂性,也不一定100%会得癌症,这个时候父母将面临一个非常困难且没有正确答案的选择。是冒险生下来还是继续等待下一个健康的宝宝?相信随着基因检测技术的成熟和广泛应用,这个问题将日益突出。 现在全世界大概有50万儿童患有各种癌症,癌症是儿童死亡的第一杀手。儿童癌症中最常见的是白血病,占了近40%(见下图),这是我们为什么老是听到儿童得了白血病需要骨髓捐赠的故事。其次是神经系统肿瘤,然后是骨头和各种软组织肿瘤。 治疗儿童肿瘤采用的办法也是手术+化疗+放疗。对比成人癌症,化疗和放疗对于儿童癌症往往有着惊人的效果,即使不考虑骨髓移植治愈白血病,很多儿童病人也能够被传统化疗放疗治愈。其中的原因可能是复杂的。第一:儿童癌症的突变往往很少,因此癌症产生抗药性的可能性低;第二,和传统想法不同,儿童接收化疗和放疗的剂量相对体重来说往往超过了成年人,这是由于儿童组织修复能力比较强,能够忍受更强的化疗和放疗带来的副作用。这两点是儿童癌症的治愈率远远高于成人肿瘤的重要因素。 但是有得就有失,高剂量化疗放疗在治愈肿瘤的同时,会给儿童带来各种各样长期且严重的副作用:神经发育不全,智力低下,抑郁容易自杀,不孕不育等等 。因此,对儿童癌症的药物开发迫在眉睫。 可惜,相对于我们对成人癌症的投入,对儿童癌症的研究远远落后。根本原因是由于儿童癌症数量较少。这一方面导致样品数量不足,因此基础研究到医学转化研究的实验室都比较少。更重要的原因,由于病人少,大药厂往往不愿意投入人力物力财力来专门研究儿童癌症,其一是临床试验很难进行,其二是因为即使做出药来也不能收回成本。最后,因为周围儿童癌症病人少,社会对这种疾病的关注不够,对政府的压力也不足。 近几年开始参与儿童癌症的研究,和各方面的人都有很多接触,感触良多。上个礼拜去长岛冷泉港开了个横纹肌肉瘤的会议,赞助者是一对夫妇,他们的儿子去年由于这个疾病而去世了。横纹肌肉瘤全美国一年只有400个左右病例,多数是儿童。由于病人少,这个疾病的存活率在过去30年没有任何变化!该夫妇家境非常富裕,在全美国最好的肿瘤医院使用了最贵的药物,但是在治疗过程中仍然深感绝望。因此在儿子去世之后设立基金,希望能够唤起社会对这类“ 罕见病”的重视。 在会上,我见到了他们和其他几对患者父母,听到几位医生讲诉病人的故事,有治愈的幸福故事,也有不幸的悲情故事。我觉得只有亲身见到这样的例子,科研工作者才会知道自己的使命和责任。 和这些科研临床的朋友一起,我们建立了横纹肌肉瘤一个的宣传公益组织 (http://focusonrhabdo.org)。这里面有我们能找到的所有和横纹肌肉瘤相关的内容,所有科研文章和进展都会随时更新,每个月会有科研,临床的专家进行网上讲座。病人家属之间也能互相交流和鼓励。在中国, 横纹肌肉瘤的研究就更加匮乏,很多医生都没有见过这种肿瘤,因此有很多的人到最后都不知道自己到底得了什么病。在空闲时间,我会慢慢把 http://focusonrhabdo.org上的重要网页翻译成中文,方便国内的医生和患者查询。 面对儿童癌症,一方面是病人家属的无奈,另一方面是科研资源的匮乏和药物开发的停滞。强烈呼吁大家增加对该方向的关注,只有社会和舆论推动政府作为,才有可能迫使药厂进行更多的投入。希望有一天没有儿童会再被癌症打倒! (四)癌症到底怎么致命的大家谈癌色变,主要的原因是其高死亡率。但是说起来癌症到底是怎么让病人死亡的,可能很多人都说不上来了。为什么有人长了很大的肿瘤,做完手术就没事,但是有人的肿瘤还没有看到,病人就去世了呢? 首先说癌症的严重性和肿瘤的大小没有相关性,2012年有个著名的越南人Nguyen Duy Hai,4岁开始就长肿瘤,等到30岁的时候右腿肿瘤已达到惊人的180斤!在这26年中,他慢慢失去行动能力,但是奇怪的是,他居然没有太多别的症状,在做完手术后,看起来也比较正常。这种肿瘤看起来很恐怖,但是如果位置不在关键内脏,实际上对生命的危害相对较小。这种巨大的肿瘤几乎肯定是良性肿瘤,因为如果是恶性,是没有机会长这么大的。 良性肿瘤和恶性肿瘤的区别是啥?是看肿瘤是否转移。良性肿瘤不转移,属于“钉子户”,所以只要手术切除肿瘤本身,基本就算治好了。而恶性肿瘤不论大小,都已经发生了转移,有可能在血液系统里,可能在淋巴系统里,也可能已经到了身体的其他器官。很多癌症(比如乳腺癌)转移一般首先到达淋巴结,然后才顺着淋巴系统到达其他系统,所以临床上对肿瘤病人常常进行淋巴结穿刺检查,如果淋巴结里面没有肿瘤细胞,病人风险较小,一般化疗和放疗以后就能控制住疾病。 那癌症到底是怎么致命的呢?首先得说这个问题没有确定答案,每个病人个体情况都不同,最终造成死亡的原因也不同。但是大致说起来,往往和器官衰竭有关,或是某一器官衰竭,或是系统性衰竭。肿瘤,不论是否恶性,是否转移,过度生长都可能会压迫关键器官,比如脑瘤往往压迫重要神经导致死亡,肺癌生长填充肺部空间,导致肺部氧气交换能力大大降低,最后功能衰竭而死,白血病导致正常血细胞枯竭造成系统性缺氧缺营养等等。 癌症如果转移以后,危险性大大增加,一个原因是一个肿瘤转移就成了N个肿瘤,危害自然就大,另一个原因是转移的地方往往是很重要的地方,比较要命的地方是脑转移,肺转移,骨转移和肝转移。这三个地方还有一个共同特点:由于器官的重要性,手术往往很保守,很难完全去除肿瘤。所以乳腺癌发现得早一般没事,手术摘除乳房就好了,病人可以正常存活几十年,但是如果乳腺癌转移到了肺部或者脑部,就很难治疗了,因为你不能把肺或者大脑全部摘除。所以大家自己,还是自己父母一定要每年去医院定期体检,早发现几个月,也许就能多活几十年。 癌症致死有时候并不是某一个器官衰竭造成的,而是一个系统衰竭。有很多癌症,由于现在还不清楚的原因,会导致病人体重迅速下降,肌肉和脂肪都迅速丢失,这个叫“恶病质”(Cachexia)。这个过程现在无药可治,是不可逆的,无论病人吃多少东西,输多少蛋白质都没用。由于肌肉和脂肪对整个机体的能量供应,内分泌调节至关重要,病人很快会出现系统衰竭。 (五)癌症为啥这么难治在我长大的过程中,癌症和艾滋病是最恐怖的疾病名词。如果你问我,癌症和艾滋病哪个会先被攻克?我的答案肯定是艾滋病。 癌症为啥那么难搞?我看来有三个主要原因。 第一个原因是癌症是“内源性疾病”: 癌细胞是病人身体的一部分。 对待“外源性疾病”,比如细菌感染,我们有抗生素。抗生素为啥好用,因为它只对细菌有毒性,而对人体细胞没有作用,因此抗生素可以用到很高浓度,让所有细菌死光光,而病人全身而退。 搞定癌症就没那么简单了,癌细胞虽然是变坏了人体细胞,但仍然是人体细胞。所以要搞定他们,几乎是杀敌一千,自损八百的勾当,这就是大家常听到的 “副作用”。比如传统化疗药物能够杀死快速生长的细胞,对癌细胞当然很有用,但是可惜,我们身体中有很多正常细胞也是在快速生长的,比如头皮下的毛囊细胞。毛囊细胞对头发生长至关重要,化疗药物杀死癌细胞的同时,也杀死了毛囊细胞,这是为啥化疗的病人头发都会掉光。负责造血和维持免疫系统的造血干细胞也会被杀死,因此化疗病人的免疫系统会非常弱,极容易感染。消化道上皮细胞也会被杀死,于是病人严重拉肚子,没有食欲,等等等等。 这样严重的副作用,让医生只能在治好癌症和维持病人基本生命之间不断权衡,甚至 “妥协”。所以化疗的药物浓度都必须严格控制,而且不能一直使用,必须一个疗程一个疗程来。如果化疗药物也能像抗生素一样大剂量持续使用,癌症早就被治好了。这是我为什么觉得艾滋病会比癌症先被攻克的主要原因,毕竟艾滋病是由HIV病毒引起的“外源性疾病”。 第二个癌症难搞的原因是癌症不是单一疾病,而是几千几万种疾病的组合。世界上没有完全一样的两片树叶,世界上也没有两个完全一样的癌症。 比如肺癌,这是在中国癌症中新任第一杀手,30年来发病率增加465%。中国现在每年近60万肺癌病人,美国也有16万。常有人问我:美国有什么新的治肺癌的药么?我说:有是有,但是只对很小一部分病人有用。比如诺华最新的抗肺癌药Ceritinib上礼拜刚被FDA批准,它对1%左右的肺癌有很好的效果。但为啥我们研究了这么久的新药只对1%的病人有效呢? 肺癌简单按照病理学分类,分为小细胞肺癌和非小细胞肺癌。那是不是肺癌就这两种呢?不是的。我们知道,癌症是由于基因突变造成的,而每一个癌症里的突变基因数目不止一个,千差万别。最近一项系统性基因测序研究表明,肺癌病人平均每人突变数目接近5千个!这么多的变量随机组合,导致每个病人都有点不同。中国这60多万肺癌病人,其实更像60万种不同的疾病。 当然,这不是说我们需要60万种不同的治疗肺癌的药。因为5千个突变里面,只有几个突变是关键的,抓住了这几个关键基因,我们就有可能开发比较有效的药物。但是无论如何,制药公司新开发的药,即使是灵丹妙药,也不可能治好所有的肺癌病人。回到刚才的问题,为啥诺华的新药Ceritinib只对1%的肺癌病人有效?因为Ceritinib针对的是突变的ALK基因,而只有1%左右的肺癌病人才有ALK基因突变。(这个药中国还没上市,目前正在中国做临床试验,期待在不久的将来,中国的ALK突变肺癌病人能用上这个药)。 因为癌症的多样性,药厂几乎注定每次只能针对很小的一些病人研发药物,每一个新药的开发成本?10年时间+20亿美金!这样大的时间金钱投入,导致我们进展缓慢,要攻克所有的癌症,即使不是遥遥无期,也是任重道远。 第三是癌症的突变抗药性。这点是癌症和艾滋病共有的,让大家头疼的地方。 也是目前为止我们还没有攻克艾滋病的根本原因。大家可能都听说过超级细菌。在抗生素出现之前,金黄色葡萄球菌感染是致命的,比如败血症。但是青霉素出现以后,金黄色葡萄球菌就怂掉了。但是生物的进化无比神奇,由于我们滥用青霉素,在它杀死了99.999999%的细菌时,一个或者两个细菌突然进化出了抗药性,他们不再怕青霉素。于是人类又发明了别的抗生素,比如万古霉素。但是现在已经出现了同时抗青霉素和万古霉素的金黄色葡萄球菌,这就是超级细菌。 生物进化是一把是双刃剑。自然赐予我们这种能力,让我们适应不同的环境,但是癌细胞不仅保留了基本进化能力,而且更强,针对我们给它的药物,癌细胞不断变化,想方设法躲避药物的作用。 Ceritinib在临床试验的时候,就发现有很多癌细胞在治疗几个月以后就丢弃了突变的ALK基因,而产生新的突变来帮助癌症生长,这么快的进化速度,总是让我感叹自然界面前人类的渺小。生物进化是一把是双刃剑。自然赐予我们这种能力,让我们适应不同的环境,但是癌细胞不仅保留了基本进化能力,而且更强,针对我们给它的药物,癌细胞不断变化,想方设法躲避药物的作用。 Ceritinib在临床试验的时候,就发现有很多癌细胞在治疗几个月以后就丢弃了突变的ALK基因,而产生新的突变来帮助癌症生长,这么快的进化速度,总是让我感叹自然界面前人类的渺小。 (六)转基因食物会导致癌症么“转基因”绝对是近几年在各个媒体出勤率最高的词汇之一,所有能炒的都炒过了,所有能吵也都吵过了。我只想负责任地说:目前为止没有任何一篇经得起推敲的高质量研究论文证明转基因食物能致癌。网上盛传的法国研究的大鼠吃转基因食物致癌的文章,我专业的评语是:”扯蛋”。当然很欣慰地看到这种哗众取宠的垃圾论文已经被撤稿了。 “转基因食物完全无害”,本身就是一个在科学上无法证明的命题。即使它一直无害,保不齐100年后会不会有一个人因为转基因而嗝屁了呢? 作为严谨的科学家,我们只能说,在有人能证明它有害之前,它是无害的。作为不太严谨的科学家,我个人觉得转基因有害的可能性是微乎其微的。 这个一方面可以理解为自我安慰,因为我知道自己在美国长期吃各种转基因食物,所以说美国人不吃转基因的可以歇菜了。 科学家没事搞转基因干嘛?一是为了省钱,二是为了赚钱。 我们这种无聊科学家,搞些转基因农作物或者动物,无非是为了让它们在生长中产生竞争优势,要么长得壮,要么长得快,要么多结果,要么不被虫咬。归根到底,都是为了降低成本,喂饱更多人,这其实和以前袁隆平做人工选育水稻目的是一致的,只不过随着科学家对生物科学,尤其是基因重组技术理解的增加,我们终于可以不靠天吃饭,而自己能够构造出更优良的动植物来卖钱。地球人口还在高速增长,在2040年左右预计将达到80亿。对食物的需求会翻一倍,如果没有转基因作物,随着土地减少,人口增加,很多人吃不饱,到时候还有人在乎转基因不转基因么? 大家谈转基因色变,但是到底什么是转基因,我估计除了被“二十一世纪是生物的世纪”忽悠进生物系的人之外,绝大多数人只是凭空想象。 转基因的本质是给细胞加入新的功能蛋白质,这些新蛋白质或许能促进生物体生长,或者能生产抗药性等等,但是无论如何,它们只是蛋白质。所以我们吃转基因食物,就是吃了传统食物+新蛋白质。那转基因食物是否致病的争论的本质就应该是新引入的蛋白质是否对人体有害。我之所以觉得转基因有害的可能性微乎其微,是因为这种新引入的蛋白质有害的可能性微乎其微。第一:人类还没有掌握自己创造全新功能蛋白质的能力。转基因引入总而言之,而对于转基因,大家大可不必谈“转”色变。我支持大家吃健康的食物,也尊重个人选择,如果你真的怕转基因,又能买到确定非转基因的食品,那固然好。如果像我一样,没有条件也没时间去鉴别每种食物是不是转基因,不如放轻松一点,与其天天窝在网上看转基因的新闻,不如出去跑跑步来得健康。 (七)酸性体质容易得癌症么近几年,“酸性体质” 这个概念大火。按照 “专家” 的说法,酸性体质容易得各种疾病包括癌症。大家纷纷想知道自己是不是酸性体质,如果是的话,怎么才能调节平衡,弄得碱一点?!吃咸菜有用么? “健康人的血液是呈弱碱性的,大概 pH 值是 7.35 到 7.45 之间,一般初生婴儿也都属弱碱性体液。但随着体外环境污染及体内不正常生活及饮食习惯,使我们的体质逐渐转为酸性。酸性体质者常会感到身体疲乏、记忆力减退、腰酸腿痛、四肢无力、头昏、耳鸣、睡眠不实、失眠、腹泻、便秘等…… 85﹪的痛风、高血压、癌症、高脂血症患者,都是酸性体质。因此,医学专家提出:人体的酸性化是 ‘百病之源’。” ——摘自搜狐健康。 这一段话完美地诠释了我上次说的:第一句是科学的伪科学才是优秀的伪科学。健康人的血液确实是弱碱性PH7.4左右,出生婴儿也是7.4左右。但是搜狐的科学水平也就到此结束了,后面的全是伪科学。事实上,不管你是婴儿,还是90岁老顽童,血液的PH值几乎一样,都是弱碱性! 人体内有三套系统来保证血液PH值是7.4弱碱性:呼吸系统,肾脏尿液排泄系统和体液系统 (1)。如果身体酸性或碱性短暂增强,呼吸系统将会在几分钟之内就反应,加速或减缓排出二氧化碳 (酸性),从而在几分钟之内就把PH值调节回去;肾脏系统的反应会慢一点,但是也会在几天内慢慢增加或减少酸性物质进入尿液。人的尿液PH正常范围是4.6到8.0,也就是说酸性和碱性都正常,这是一个非常强大的平衡系统。体液调节PH值主要靠里面的各种蛋白和缓冲离子。因为构成蛋白质的氨基酸既有酸性,也有碱性,可以吸收或者释放酸性氢离子,所以蛋白质是超强大的PH缓冲系统。好消息是,我们身体中有大量大量的蛋白质! 在这三套强大酸碱调节系统的监管下,没有人的血液是酸性的 (PH>7.0),所以也就不会有酸性体质致病这种说法。事实上,如果血液PH到了中性 (PH=7.0),人就已经死了。 “酸性体质” 这个伪科学其实比较容易被揭穿:你到医院去问一下,能帮我测测我身体是酸性还是碱性的么?没人能帮你,因为全世界没有一个医院给大家测身体的 “酸碱度”,反正一量都是7.4。既然没有医院常规测试酸碱性体质,那 “85﹪的痛风、高血压、癌症、高脂血症患者,都是酸性体质” 这种结论 (鬼话) 是从哪里来的数据呢?只能是 “医学专家” 编造的。都是为了卖一些所谓能 “排酸” 的 “保健品” 罢了。 中国正在大踏步地迈进老龄化,大家对医疗保健空前重视。投机商家和伪保健品专家们也看准了这个机会,借由各种 “科普” 的机会给大家宣扬各种莫须有的保健知识。我的一位好朋友刚回中国顶尖大学之一当教授,他说不时收到各种保健品企业要送他一大笔钱,换取他为某保健产品的书面支持,这样企业就可以堂而皇之地贴上 “哈佛大学博士,XX大学医学院教授郑重推荐” 的标签,我相信这样的广告是很有迷惑性和吸引力的。我的朋友不愿意收取这种钱,但是肯定有人愿意 (比如下图这俩 “专家”)。所以大家无论看到什么样的专家,请记得基础研究也好,临床医学也好,任何真正的科学都是有据可查的,没有引用文献的 “专家语录” 都是 “伪科学”。并不是白头发多的老头说话就靠谱。 “酸性体质” 论者还常拿出 “酸中毒” 这个概念来混淆视听,忽悠大家。”酸中毒” 还真是严重的临床问题 (2),它往往是因为呼吸系统有了问题,无法正常排出二氧化碳,或者是肾脏出了问题,无法通过尿液排酸,但这只是肺部或者肾脏疾病的急性临床表现之一,而和慢性酸性体质没有半毛钱的关系。其实对应 “酸中毒”,临床上还有 “碱中毒” (持续呕吐,过度失去胃酸可以引起碱中毒),甚至还有 “水中毒”,当短期内饮用水过量时 (比如无聊的喝水比赛),会导致体内电解质浓度过度降低,从而影响大脑功能,特别严重还能致死。显然我们不会因为 “水中毒” 的存在而得出 “水体质有害,我们要常常排水” 的结论;相似的道理,“酸中毒” 也不能给所谓的 “酸性体质要排酸” 提供任何依据。 总之,我认为 “酸性体质致癌” 是彻头彻尾的谣言,大家大可不必担心,也不要购买任何的保健品和药物。还是那句话,均衡饮食,加强锻炼和良好的心态能增强免疫系统,这是每个人与生俱来的抗击癌症最好的武器,任何药物效果都难以望其项背。 后记:有人很快指出 “酸性体质” 不一定指PH>7,而是一种身体状态,就像中医里面那种 “阴虚阳虚” 之类的说法。我觉得(1)如果这个理论是从婴儿出生和人健康时PH=7.4是弱碱性开始的话,酸性体质就一定和PH相关,要不然你就不要拿PH7.4来做你的参考。(2)如果 “酸性体质” 和PH无关,你至少得告诉我用什么客观标准 (可以不是西医的理论,脉象,气啥的也可以,只要客观) 来检测,并公布大规模人体数据来支持你的结论,别颠倒因果告诉我 “得病了身体就是酸性的,健康就是碱性的”。 如果你说 “菠萝,你是一个被西方科学洗脑了的伪科学家,根本不懂中国传统医学”,我认了,欢迎大家批评讨论。 但如果你硬要说 “我没法告诉你什么是酸性体质,没法告诉你怎么检测酸性体质,但是大家吃了我的药或者保健品就会改善体质,预防癌症和其它疾病”,那我希望你的家人长期服用该药物并无疾而终。 (八)中医能治疗癌症么说完转基因这种“敏感”词汇,再来谈谈另一个网络热门话题:“中医”,基本就是继续找骂的节奏。 先说明一下,这部分以及后面板块的部分内容是我写的系列里面最不 “科学” 的一次,里面充满了我个人情感和个人价值观,与 “科学家” 身份无关。 我从小身体孱弱,中药汤吃了无数,西药也吃了很多。所以个人作为优秀小白鼠,对中医西医都有丰富的第一手资料。扁桃体发炎的时候有时吃青霉素胶囊,也有时候喝板蓝根冲剂,青霉素来得快,板蓝根来得很慢,但是最后反正都好了。很多 “小毛病” 都是这样,选中药确实没啥问题。 图片说明:双盲实验,西医证明一个药物是否有效的基本实验原则。但是到了癌症这里,西医基本实现了垄断,从放疗,化疗,靶点药物,骨髓移植到最近火得不行的免疫治疗,无一不是西医的理论和实践。 那么中医能治疗癌症么?作为普通群众,我觉得答案应该是 “能”,毕竟在现实中确实有光吃中药就稳定下来的癌症病人;但是作为被西方科学系统 “洗脑” 过的科学家,我又非常犹豫,因为我们并不知道病人 "如何/为什么” 被中药治好了。 中医和西医之争,我觉得更多是哲学之争,而非纯粹科学之争。中医强调 “系统” 和 “经验”,西医强调 “对症” 和 “证据”。在西医系统里面,你不仅需要治好病人,而且还要明确知道为什么治好了,所以我们在药厂一方面开发药物,一方面拼命寻找和药效相关的 “生物标记”(biomarker)。有一个能预测药效的 “生物标记”,是很重要的,比如诺华最新的抗肺癌药ZYKADIA?,只对ALK基因突变的病人才有用 。在临床试验和目前进入市场后,只有基因测序是ALK突变的病人才会使用ZYKADIA。 中医则完全没有这个 “困扰”,只要治好了病人,即使100个里面只治好了一两个,我们就会说中药有效!这是很多西方人不相信中医,很多中国科学家近年来对中医排斥的重要原因:中医到底是拼运气还是真科学?! 但是在癌症这件事情上,治愈率低不是根本问题。因为即使西方上市的抗癌药,不用 “生物标记”,而用到不筛选的癌症病人身上,效果也是很差的。比如ZYKADIA用到所有肺癌病人身上,有效率不会超过3%(因为只有4%左右肺癌病人有ALK突变,而ZYKADIA对70%左右ALK突变病人有效)。 其实,以往在 “生物标记” 被广泛理解和应用之前,很多抗癌药都过不了临床试验,因为这些试验药物对绝大多数(95%以上)病人都没效果。现在美国的药监局(FDA)正在联合各大药厂开展一个大项目:从以前 “失败” 的药物中淘金子。理由是虽然 “失败” 的试验药物在大规模临床试验中对多数病人都没啥效果,但是如果对其中有一个或者几个病人有效,如果我们现在能用新的生物检测技术,知道这一个或者几个病人有什么特别之处(基因突变,肿瘤代谢,表观基因组学之类的),也许这些 “失败” 的药物就能焕发青春,被开发成只针对有这类病人的 “特效药”。 我觉得相似的道理,中医治疗癌症之所以不受大家待见,是因为它对绝大多数人都没啥效果,但是如果能把 “生物标记” 的概念引入中医,是不是能从一定程度上改变大家的观点呢?还没那么简单。因为中药还有一个严重不符合西方科学观的东西:靶点是未知的!西药的 “生物标记” 绝大多数时候都和药物的靶点直接相关,比如ZYKADIA直接针对的就是突变的ALK蛋白活性,这同时也是 “生物标记”。中药就麻烦了,”调养五脏六腑” “增强身体机能” “促进代谢废物排出”,说白了,就是 “综合调理”。但是在西方科学家眼中,这简直就是伪科学和民科。 我们之所以不知道中药的靶点,是因为我们不知道中药里到底有什么,特别是什么是有效成分。一堆的草药,动物尸体,粪便(不信啊,去查查 “夜明砂”)之类的东西煮在一起,谁知道里面到底啥是有效成分?别说中药了,你知道 “小鸡炖蘑菇” 里面啥是有效成分么? 现在很多人尝试用现代科学的方法分离中药中的核心有效成分,可惜成功的很少,但是偶尔也有运气好的,比如大名鼎鼎的 “青蒿素”,这种从中药青蒿中提取的化合物对治疟疾有奇效,在世界上救了几百万人,在2011年得到了号称 “诺贝尔奖前传”的 “拉斯克奖临床医学奖” 。我个人觉得如果中药是 “单方”,提纯化合物可能还有希望,如果是 “复方”,用现在的技术和理念,大家真可以洗洗睡了。可惜,中药绝大多数都是复方。 目前,我觉得纯靠中医取代化疗放疗来治癌症风险太大,成功率不会超过1%。但是中医作为西医化疗放疗后的身体调理,可能比用西医更好。西医因为靶点太单一,要做全面身体调理基本不可能的,这个时候,也许 “一锅乱炖” 的中药反而会好一些。 改变中医在抗癌界地位的最终办法还得是大规模临床双盲实验,让客观效果说了算。这是不变的真理,对各种医疗办法和技术都适用,无论你是东方医学还是西方医学,喜欢混沌还是单一。 最后说句不科学的幻想:最近两年癌症研究领域的最大突破是临床上免疫疗法的成功,虽然目前还是早期,只测试了很小部分病人,但是临床实验结果确实让人鼓舞,比如在皮肤癌中的效果超越了现有的所有药物,让很多只能活几个月的病人多活了几年 ! 我一直觉得中医中很多药强调的所谓 “系统调理”,也许靶点是在免疫系统?!如果是这样,也许我们真有幸有一天在抗癌药物领域看到中国传统医药大发异彩了。(九)神奇的抗氧化保健品小时候在四川常常跟着爷爷和爸爸泡茶馆。在美国,喝茶近20年也慢慢流行起来,因为相对咖啡,茶含有相似量的咖啡因,但是喝茶对身体更好,因为茶有保健功能,茶富含抗氧化的成分。 不知从何时开始,“抗氧化” 成了家喻户晓的词,尤其是各类保健品们,都愿意给自己带上 “抗氧化” 的标签。从简单的维生素E,胡萝卜素,到名字更高级的 “灵芝孢子粉” “葡萄籽油” “虾青素”,无一不是以 “抗氧化” 作为主要卖点。抗氧化保健品能预防衰老,预防癌症,预防糖尿病,预防老年痴呆,增加怀孕几率,改善皮肤,改善睡眠和减肥。总之,很神奇! 商家的观点主要是:(1)我们的身体无时无刻不受到各种内在的外在的摧残,于是产生了氧化自由基,破坏DNA;(2)坏细胞会导致衰老或者癌症;(3)抗氧化的保健品就能阻止氧化自由基的形成,从而预防衰老或者癌症。 这里面的(1)是有科学依据的,(2)单独看是对的,(3)则是彻头彻底的 “洗脑广告”。一个优秀的 “伪科学”,一定要包含一定的真科学成分。抗氧化保健品无疑是个携带优秀基因的 “伪科学”。 氧化自由基破坏DNA,破坏任何东西,都是在细胞层面,绝大多数 (>99.99%) 被自由基破坏的细胞都会被我们的免疫系统自动清除,根本轮不到它们来引起衰老或者癌症,真正导致衰老和癌症的,都是系统性的变化。即使退一步,有个别被自由基破坏的细胞活下来了,也没有任何证据证明靠外源吃抗氧化剂就能清除这种细胞,或者预防这种细胞的产生。抗氧化产品的一切好处都发生在群众的想象之中。 而唤起群众想象,把抗氧化保健品真正推向广大消费者的,不是医生,而是另一些有社会号召力的人,比如鲍林同学 (Linus Pauling)。 鲍林是美国最有名的化学家之一,在量子化学和结构化学上有相当牛x的贡献。他先在54年得了诺贝尔化学奖,又在62年得了诺贝尔和平奖,成为历史上两位得过两个不同的诺贝尔奖的人 (另一个是居里夫人,但我觉得和平奖就是一个笑话)。也许是鲍林想得第三个医学生理诺贝尔奖,成为宇宙第一人,又所谓不想当好医生的和平使者不是好化学家。鲍林在后半生开始拼命推崇用维他命C来治病,开始是感冒,后来发展到癌症。还和医生合作,象模象样地设计临床试验来证明癌症病人吃维他命C能延长寿命,发了好文章。结果很快就被人发现他的临床试验设计有严重问题:吃维C的病人本来症状就轻一些,当然活得久。后来Mayo Clinic等大医院做了更大规模的试验,发现维C完全无效。但群众对名人的信任是无限的,无论这个名人是不是专家 (参见某央视主持在反基因中的号召力),一个想当好医生的化学家和和平使者成功给群众上了一个科普课。商家一看,机会来了,迅速推出产品给大家洗脑,一个抗氧化保健品的 “伪科学” 就此诞生。 戴.比尔斯 (De Beers) 公司1947年的一个广告:"A Diamond is Forever”,被评为20世纪最佳广告,因为这一个广告彻底改变了钻石的地位,钻石戒指成了订婚戒指的必然选择,在这之前很少有人见过戒指上带钻石,订婚一般是红蓝宝石之类。但现在,没人再去追究为啥 “钻石恒久远,一颗永流传”。情人节的巧克力和玫瑰花,万圣节的糖果和服装,圣诞节的装饰和礼物,无一不是各大相关商家推波助澜,在很短的时间内改变了整个社会的价值观和消费习惯。抗氧化营养品也是一个很成功的广告战役。 抗氧化保健品 (或者任何保健品) 在抗癌,抗衰老上的效果一直是有很大争议的。基本所有的大规模双盲临床实验都证明长期吃抗氧化保健品没有任何好处(1,2,3)。去年一篇很好的科学报道直接证明吃抗氧化药物反而增快了动物模型上癌症生长速度(4)。在美国国家癌症研究所(NCI)的官方网站上,也明确指出,吸烟的肺癌患者如果吃抗氧化药物,实际会加速肿瘤生长和复发(5,6)。现在正有几个很大的临床实验,在进一步验证抗氧化剂在放疗和化疗后对病人的影响,我们拭目以待,但是从历史上所有的数据来看,也许没有副作用就是最好的结论了。 在我看来,饮食均衡健康是王道,能少吃所谓的保健品就少吃,以后谁再给你推销神奇的抗氧化保健品,请三思后拒绝。 心情好才是真的好,免疫系统好才是真的好! (十)溶瘤病毒,以毒攻毒还是毒上加毒(图) 能裂解癌细胞的病毒卡通画 最近中山大学的颜光美教授研究小组火了,因为他们在《美国科学院院刊》上发了一篇论文,阐述了一种60年代在海南岛发现的M1病毒,具有溶瘤的特性。M1在体外实验中能抑制癌细胞生长,而不影响正常细胞。媒体一时间大肆报道,认为中国找到了治疗癌症的新方法。据说现在颜教授一天要收到几百封电子邮件,还有病人亲自上门主动要求当临床实验的”小白鼠“。 好几个朋友转发M1的报道征求我的想法。我首先要说:溶瘤病毒是真实存在的,现在在美国有十多个公司的几十个临床实验在进行。颜教授团队这篇论文从实验设计到数据到结论也是严谨,合乎科学研究方法的。但我不得不迅速泼一盆冷水:M1病毒治疗癌症的数据目前看起来很弱,这种学术化研究离临床还非常遥远,类似这样的论文每年至少好几百篇,能真正转化到临床的凤毛麟角。大家不要期待太高。 我觉得整个事件特别像我们爱玩的一个游戏:传话。(一群人站成一排,第一个人开始说一句话给第二个人听,第二个给第三个人听,一个个传下去,等到最后一个人再说出来,经常让人捧腹大笑) 第一个(颜教授团队)说:M1溶瘤病毒在“体外” 对“有某些基因缺陷”的癌细胞生长有抑制作用,对正常细胞影响比较小,在"少数几种小鼠肿瘤模型"的体内实验中,能"减缓"肿瘤生长,对小鼠没有"太强"的毒性。(1)(大家注意一下引号里的内容,这些修饰词对科学严谨性至关重要) 第二个(有些科学素养的媒体)说:中山大学发现天然病毒能有效杀死多种癌细胞,对正常细胞无毒副作用!(2) 第三个(基本没有科学素养的媒体)说:中国科学家发现天然病毒能像长了眼睛一样准确找到肿瘤组织并将其杀灭。(3) 第N个(无名真相群众)说:中国科学家发现天然抗癌病毒,人类将攻克癌症,有望冲击诺贝尔奖!(这是一位兴奋的广州出租车司机给我师兄说的) 几次传话(转载)以后,意思已经完全变了,从一个严谨的科学研究课题,变成了一场闹剧。就像我们刚造出了凤凰牌自行车,就有人讨论怎么上月球的问题了。我相信媒体的这种“热情”,也远远超出了颜教授团队的想象:本来只治好了几只老鼠,发了一篇还不错的文章,怎么一下子就似乎成了全人类的救星。这不是赶鸭子上架么? 颜教授现在也是骑虎难下了,今天开记者招待会说下周就要在猴子身上做实验(再感叹一下中国速度),3年内争取上临床。M1病毒这个课题值得继续做下去,只希望颜教授团队不要被媒体或政治因素绑架,认真,仔细,科学地进行下一步的毒理和效用研究。我相信会有中国人能在抗癌药物领域做出”突出“乃至”突破性”的贡献,但是前提得是”靠谱“。 好了,回到溶瘤病毒(Oncolytic Virus),到底是个神马东西,现在临床到什么地步了? 所谓溶瘤病毒,并不是特定的一种病毒,而是指一类倾向于感染肿瘤细胞,同时在癌细胞里面能够大量繁殖,最终让肿瘤细胞裂解,破碎,死亡的一类病毒。需要说明的是,溶瘤病毒也会感染正常细胞,只是因为各种原因,它们对正常细胞毒性弱很多。 用病毒来治疗癌症完全不是新鲜想法,100多年以前,有医生观察到有些癌症病人在得了病毒感染以后,癌症细胞会减少(4,5)。有人开始猜想是不是病毒感染能帮助抑制癌细胞,所谓“以毒攻毒”。于是开始有狂野的医生直接往癌症病人体内打入活体病毒,但是结果很惨淡,有效的例子极少,而且多数病人都被严重感染,甚至死掉了。”用病毒治疗癌症“,成了“毒上加毒”,这个狂野的想法也就暂时搁浅了。 到了1950年前后,新的临床实验规范慢慢建立,这时候出现了新一代狂野医生,希望用更规范的临床实验方法来研究病毒治疗癌症的可能性。和他们的前辈比,虽然新狂野医生实验设计规范了许多,但干的事情却基本是一样:肝炎病毒,黄热病毒,西尼罗河病毒,乌干达病毒,统统直接拿来往癌症病人身上用。当时还没有技术纯化病毒,所以基本就是把被病毒感染的病人血清直接打进癌症病人体内!可以想象当年人们对癌症有多么的束手无策,对新的治疗方法有多么的渴望。 新一代狂野医生的典型代表是Alice Moore和Chester Southam,这两人一个做动物模型,一个做临床,神雕侠侣,珠联璧合,尝试了很多病人,发了无数研究论文(6,7),顺利带领一批人炒作了溶瘤病毒这个概念,可惜理想是丰满的,现实是骨感的:最后的临床结果要不然就是无效,要不然就是不安全,总之一句话,没用! 但失败是成功的妈咪。这些年的研究也远非浪费,在无数的失败中,人们逐渐开始了解了一些病毒治疗癌症的关键科学问题。比如对人健康无害的病毒,也可以有溶瘤的效果,于是大家开始尝试人体内不致病的病毒,比如腺病毒,或者动物身上的病毒,比如鸡病毒,鸟病毒,猪病毒,狗病毒等等。虽然这些病毒临床效果也有限,但是至少安全性有保证。这次颜教授的M1病毒和60年前就已经发现使用的这些“溶瘤病毒”本质没有什么区别,所以我对直接使用M1的效果非常不乐观。 另外,大家发现很多病毒在体外杀癌效果很好,但是一上临床上就没效果。其中有一个重要原因是绝大多数病毒打到病人体内就被免疫系统识别,然后清除掉了,能到达肿瘤部位的微乎其微。 在后面的三,四十年,虽然大家一直在努力寻找更好的溶瘤病毒,但是受到科学和技术的限制,一直无法突破瓶颈。 直到1990年后人们能够对基因进行改造(传说中的转基因),曙光终于出现在天边。转基因溶瘤病毒相对自然界中的普通病毒,有很多的好处: 1、去掉病毒里的毒性基因,让它更安全。 2、给病毒的表面加上特殊蛋白,可以更特异地识别癌细胞。 3、给病毒转入刺激免疫细胞的基因。这样的病毒感染癌细胞后,不仅能杀死癌细胞,而且能激活免疫系统,形成更长期持久的治疗效果。 从1991年第一个转基因溶癌病毒被报道以后(8),群雄并起,在未来的20多年间上百种溶瘤病毒进入临床实验。到目前为止,美国FDA还没有批准任何一个溶癌病毒,但是现在有50多个临床实验在进行,其中安进(Amgen)的溶癌病毒T-Vec在三期临床中显现了一定的效果,现在正在寻求美国和欧洲药监局的上市批准。除去T-Vec,现在只有另外两个溶瘤病毒在三期临床:治疗膀胱癌的CG0070和治疗头颈部癌症的Reolysin。 值得一提的是,虽然美国和欧洲现在都还没有批准溶瘤病毒上市。中国早在2006年就批准了世界上第一个溶瘤病毒的上市(9)!这个叫H101的病毒在临床上基本无效,被美国和欧洲的药监局多次拍死,但中国药监局勇往直前,不走寻常路,对这样听起来很酷的“新药”大开绿灯。但是H101上市也这么多年了,钱倒是赚了不少,但是也没听说它有什么特别好的效果,安全性倒还好。没效果,但是安全,听起来感觉和吃馒头效果差不多。 总之,溶癌病毒是很古老,很有意思的概念,但临床效果一直很有限。在过去的100多年,这个概念几起几落,但是最近确实有一些临床突破,尤其是和免疫治疗结合以后,也许能产生意想不到的疗效,我们一起拭目以待。至于M1,我现在只能祝它好运了。 (十一)免疫疗法,抗癌药物的第三次革命这两年抗癌研究中最令人振奋的消息是“癌症免疫疗法”在临床上的成功。一时间从医生,科研工作者,病人和媒体大众都很兴奋。 “癌症免疫疗法”被各大顶级学术杂志评为2013年最佳科学突破! 《科学》杂志给予评论:“This year marks a turning point in cancer, as long-sought efforts to unleash the immune system against tumors are paying off。“ (今年是癌症治疗的一个重大转折点,因为人们长期以来尝试激活病人自身免疫系统来治疗癌症的努力终于取得了成功!) 在过去的20年,也有很多别的抗癌新药,为什么大家对”免疫疗法“特别推崇? 因为这是一次革命! 免疫疗法的成功不仅革命性地改变癌症治疗的效果,而且会革命性地改变治疗癌症的理念。 现代西方抗癌药物的发展到目前为止出现了三次大的革命: 第一次是1940年后开始出现的细胞毒性化疗药物(cytotoxic chemoherapy),现在绝大多数临床使用的化疗药物都属于这一类。常用的化疗药物有几十种,机理各有不同,但是无论机理如何,它们作用都是杀死快速分裂的细胞,因此对癌症有不错的效果。但是化疗药物的死穴是它们并不能区分恶性细胞还是正常细胞,因此化疗药物在杀死癌细胞的同时,也会杀死大量人体正常分类细胞,这就是为什么化疗对骨髓细胞,肝细胞,消化系统等都有非常严重的副作用。临床上化疗药物的使用剂量必须受到严格控制:太少药物不能起到杀死癌细胞的作用,太多药物会产生过于严重的副作用,对病人造成”不可逆伤害”,乃至死亡。 有个好例子帮助大家理解化疗药物的毒副作用:砒霜 (三氧化二砷),这个帮助潘金莲和西门大官人毒杀了武大郎,臭名昭着的“中国好毒药”,现在被重新包装了以后,取了个洋气的名字Trisenox,居然被FDA批准在美国临床上发光发热,用于治疗白血病!这一方面说明任何事情都不绝对,坏蛋也有利用价值,另一方面也说明了化疗药物里面鱼龙混杂,不问出身。事实上所有化疗药物只要剂量够高,都能当毒药用,杀人不眨眼。 药物开发有个专业名词叫“治疗指数“ (Therapeutic Index),描述的是产生治疗效果的最低剂量和产生严重副作用的最低剂量之间的差异。治疗指数越大,说明药物越特异,越好。一般的化疗药物的治疗指数都不是特别大,相反抗生素的治疗指数就很大。 第二次革命是20世纪90年代开始研究,2000年后在临床上开始使用的靶向治疗 (Targeted Therapy)。由于普通化疗的治疗指数低,副作用强,科学家一直在寻找特异性杀死癌症细胞而不影响正常细胞的治疗手段。70年代致癌基因的发现使这个想法成为了可能,因为很多突变的致癌基因在正常细胞里都不存在! 所以科学家开始尝试开发特异的药物来抑制癌症独有的致癌基因。这类药物可以选择性杀死癌细胞,而不影响正常细胞。第一个真正意义上针对癌症突变的特异靶向药物是2001年上市的治疗BCL-ABL突变基因慢性白血病的格列维克 (Gleevec)。这个药物的横空出世,让BCL-ABL突变基因慢性白血病病人五年存活率从30%一跃到了89% (2)。 第二次革命出现了! 格列维克这类靶向药物之所以比普通化疗好,就是因为它对正常组织的毒性小,“治疗指数“比较高,病人可以接受高剂量的药物而不必担心严重副作用,因此癌细胞可以杀得比较彻底。目前药厂研发的多数新药都是靶向治疗药物,可以预见在未来10年,应该会有几十种新的靶向药物 第三次革命就是我们正在经历的免疫疗法的成功! 免疫疗法,相对传统化疗或靶向治疗,有一个本质逻辑区别: ”免疫疗法“针对的是免疫细胞,而不是癌症细胞。 以往,无论手术,化疗还是放疗,我们的目标都是直接去除或杀死癌细胞。我们慢慢发现这个策略至少有三个大问题:(一)化疗,放疗都是杀敌一千,自损八百的勾当,在杀死癌细胞的同时都极大伤害病人身体,包括大大降低免疫抵抗力。。(二)每个病人的癌细胞都不一样,所以绝大多数抗癌药,尤其是新一代的靶向药物,都只对一小部分病人有效。(三)癌细胞进化很快,所以抗药性很容易出现,导致癌症复发率很高。 ”免疫疗法“的靶点是正常免疫细胞,目标是激活人体自身的免疫系统来治疗。
 兰海涛 主任医师 四川省人民医院 肿瘤中心6133人已读
兰海涛 主任医师 四川省人民医院 肿瘤中心6133人已读 - 精选 肾癌靶向药物副作用处理方式
索坦常见不良反应: 一、索坦 索坦(舒尼替尼)适应症为:1甲磺酸伊马替尼治疗失败或不能耐受的胃肠间质瘤(GIST);2不能手术的晚期肾细胞癌(RCC);3不可切除的,转移性高分化进展期胰腺神经内分泌瘤(pNET)成年患者。 1.高血压 索坦作为VEGF或VEGFR抑制剂的所产生的类反应,高血压是VEGF或VEGFR抑制剂最常见的毒副反应之一,发生率约为24%的高血压发生率 升高的血压可在用药间歇的2周时间内恢复正常,用药后复现。 对于原本就有高血压的病人来讲,血压可能会进一步升高,需要更强的降压治疗 服用索坦期间检测每天监测血压。有血压升高的迹象建议咨询医生选用降压药。 选择降压药时应当注意其是否影响肝酶CYP3A4及QT间期(专家认同度>90%)。若使用影响CYP3A4的降压药,则应当相应调整舒尼替尼的剂量(专家认同度80% - 90%),如:使用CYP3A4抑制剂,则将舒尼替尼剂量减少至37.5mg。 2.手足综合症 症状比服索拉非尼时轻,多为一过性脚痛数天,手指没症状,不用做特殊处理。 3.升高转氨酶: 轻度升高谷草和谷丙转氨酶,比服索拉非尼时升幅小。必要时联合保肝药物。 4.影响血象: 非常明显地降低白细胞和血小板。 5.血脂升高: 总胆固醇.低密度脂蛋白胆固醇升幅较大。 6.脸黄: 为药物所染,无碍,只影响美观,呈重病虚弱样。 7.尿黄: 为药物所染,黄绿色,无碍。 总的来说,服用索坦服索拉非尼体感好些,但对血象.血压.血脂的影响远比服索拉非尼大。 二、阿昔替尼 阿昔替尼主要用于既往细胞因子相关治疗方案(白介素-2、干扰素-α、肾癌疫苗、自体免疫细胞治疗DC-CIK等)失败的成人进展期肾癌患者;也可用于既往抗血管生成治疗药物(多靶点酪氨酸激酶抑制剂)失败(进展、无法耐受、肿瘤抑制程度弱等)的晚期肾癌患者。 阿昔替尼常见不良反应: 1.血压升高 一般服药一周后,血压会升高,160/95以上,有时超过170/100;需要咨询医生用降压药。 2.疲倦 一般服药第二周起达到疲倦顶峰,早晨或午睡醒后尤甚,昏昏欲眠,精神萎谢;睡眠时间延长;用药后期出现嗜睡倾向。 3.手足疼痛 手指二节与三节肿胀疼痛,后起硬皮,曲屈困难;足跟起硬皮并疼痛,与服多吉美时类似,但程度稍轻。 4.肌肉痉挛 容易发生局部肌肉痉挛,腹部.胸部.肌肉会因动作幅度较大而痉挛,伸懒腰.扭身侧视等动作都会引起局部肌肉痉挛;需在转动身体和伸张四肢时特别注意减速和缩小幅度;脚板时常抽筋,需特别注意足部保温。 5.乏力 稍长时间静止姿态后突然动作,筋骨肌肉会非常酸软乏力,如久坐后起立行走.乘车后下车等,都步履艰难,动作迟钝,呈老态龙钟状;身体和四肢疑似瞬间缺血,需提前开始缓慢动作预热。 6.胸闷 多次在躺下睡觉时出现胸闷,心脏似有压迫感,需大口呼吸和深长呼吸,有缺氧感;估计其时心肌缺血,心脏功能下降;加服大剂量辅酶Q10软胶囊数天后改善,胸闷症状消失。 7.晕眩 一般在午睡起床后出现,伴头胀,但持续时间较短。 8.胃口下降 服药数天后胃口明显下降,不再有饥饿感,时常空腹打饱嗝,进食乏味。 9.肠胃不适 每天有短时肠胃不适感觉,一天两次稀烂便。 10.声带水肿 嗓音沙哑,喉咙异常,似声带水肿;缓慢吞咽盐水略有改善。特别说明:阿西替尼对肝功.血象没有影响,但对心酶影响严重,尤其肌酸激酶同工酶(CK-MB)会明显升高超标;它引起的大多数副作用可能源于心肌缺血,导致血循环阻滞和远端肢末缺血;年轻患者服用时的副作用可能比年老患者轻,可能与血管弹性的差异有关。 7.烂便 大便一直不成形,软烂,但不泻泄。一般不做处理。 另外肾癌靶向药物还有多吉美,帕唑帕尼等,具体选择何种治疗药物需要遵从医嘱。
兰海涛 主任医师 四川省人民医院 肿瘤中心5217人已读 - 典型病例 一位晚期肺癌患者超过生存期11年的治疗策略
分享一例英文文献中所报道的晚期肺癌长期生存超过11年的一个案例。这是目前英文文献中所报道的晚期肺癌长期生存的一个案例。 2007年8月一名71岁的男子因为干咳而来到医院,经过胸部计算机断层扫描显示左下叶肿瘤,伴有胸腔积液,胸腔穿刺的细胞学试验证实为肺腺癌。 患者首先进行了四个周期的化疗,使用的化疗方案是卡铂联合多西紫杉醇,化疗大大地减少了肿瘤病灶的大小,胸腔积液减少。然而在8个月之后肿瘤耐药,肿瘤病灶再次变大。 患者再次使用了之前的化疗方案,化疗药物还是之前的卡铂联合多西紫杉醇。 没想到的是,化疗药物依旧有效。此后的每一次病情进展,患者都给予4到6个疗程的化疗。 通过重复使用之前的化疗方案,这个患者竟然就控制病情长达了6年时间,一共打了38个周期的化疗。 化疗了6年之后,患者病情进展,由于大量的胸腔积液,不能观察到肿瘤病灶的大小变化,因此研究者使用CEA的数值变化来作为评估治疗效果的依据。 2013年10月,CEA从4.6ng/ml增加到33.3ng/ml。尽管并不清楚患者的EGFR突变状态,研究者给患者使用了第一代EGFR TKI也就是所谓的盲试,毕竟按照基因突变的概率大概有50%的可能性。 使用了3年一代EGFR TKI后,患者病情再次进展,出现了胸腔积液,CEA从3.1ng/ml升高到30.4ng/ml。 通过基因检测证实了EGFR基因19外显子缺失突变和T790M耐药突变,因此患者改用第三代靶向药物奥希替尼,显示有效果,CEA持续下降,数值降低到12.1ng/ml,目前有效时间已经超过了11年。 研究者回顾分析了生存期超过5年的晚期肺癌患者,发现良好的体能,肺腺癌亚型,以及EGFR靶向药物的治疗史是影响长期生存的主要因素。 另外一项分析表明,137例EGFR突变的肺腺癌患者,有20例生存期超过了5年,都是外显子19缺失突变、没有胸外转移、没有脑转移,确诊后的非吸烟状态,预后因素良好。 肿瘤治疗方法的进步,的确使一部分晚期肺癌成为跟高血压糖尿病一样的慢性疾病。
兰海涛 主任医师 四川省人民医院 肿瘤中心3838人已读 - 医学科普 中国首个PD-1单抗欧狄沃(Nivolumab)
Opdivo于6月15日获得CFDA的正式批准,用于二线治疗EGFR阴性和ALK阴性、既往接受过含铂方案化疗后疾病进展或不可耐受的局部 晚期或转移性非小细胞肺癌(NSCLC)成人患者。是第一个在中国获批的PD-1/PD-L1类药物。 在中国,每年肺癌新发病例达78.1万例,相当于平均每10分钟就有15人罹患肺癌。这一数字还在上升! 欧狄沃Checkmate 003研究(I期)5年生存数据突破16%,是目前唯一一个有5年生存数据的IO新产品(显然是占了时间上的先机),同时是传统治疗不到5%的3倍。5年为晚期癌症的临床治愈时间。欧狄沃的出现,意味着给晚期肺癌患者带来3倍的临床治愈希望,是生的希望。 欧狄沃(PD-1单抗)作用机制1-2-3:1、人体免疫系统本可通过细胞毒T细胞杀伤肿瘤细胞--- 2、肿瘤细胞表面能过表达PD-L1配体和T细胞表面PD-1受体结合,使细胞毒T细胞失活,即免疫系统被抑制--- 3、欧狄沃通过与T细胞表面的PD-1受体结合,阻断了肿瘤细胞表面PD-L1配体和T细胞表面PD-1受体结合,从而使T细胞恢复杀伤肿瘤的功能,即免疫系统被重启。好 “在全球大多数国家和地区,纳武利尤单抗注射液已成为二线非小细胞肺癌的标准治疗。作为中国目前唯一获批用于肺癌治疗的PD-1抑制剂,纳武利尤单抗注射液的上市毋庸置疑将成为中国癌症治疗领域的里程碑,有望填补国内免疫肿瘤治疗的空白,为更多中国晚期非小细胞肺癌患者带来长期生存的希望。” “与传统治疗方式不同,免疫肿瘤治疗并不直接作用于肿瘤本身,而是通过激活患者自身的免疫系统来抗击肿瘤,具有毒副作用小、疗效持久等特点。作为国内首个获批上市的免疫肿瘤(I-O)治疗药物,欧狄沃?为医生及患者提供了全新的治疗选择,在中国有望成为非小细胞肺癌二线治疗的新标准。”
 兰海涛 主任医师 四川省人民医院 肿瘤中心3976人已读
兰海涛 主任医师 四川省人民医院 肿瘤中心3976人已读 - 医学科普 T细胞,免疫的头号杀手
我是T细胞,免疫细胞家族中的杀手。 免疫细胞家族中从不缺杀手,我的兄弟B细胞,巨噬细胞都是杀手。 但我不一样,我是家族里的“头号杀手”。 我能够分清外来的感染源、组织以及自身的癌细胞将他们直接杀死;有时候忙不过,我也会分泌淋巴激素“叫醒”其他的免疫细胞,帮我一起杀敌;杀完了敌人,我也能及时收手,从不恋战,他们说我拥有“调节或抑制免疫”的能力。 正是因为我如此“机智能干”,业务能力超群,我们免疫家族中一半的功勋章都是由我打下的。 不是我吹,如今大热的免疫疗法中的两大顶梁柱:PD-1/PD-L1抑制剂都是以我为基础而诞生的。 这不,国内刚刚获批的两大“抗癌神药”——Opdivo和Keytruda都是我的孩子。 虽然我瞎,但我有天线要说我为什么能这么厉害,这还得感谢我的母亲——骨髓干细胞,把我生的如此与众不同。听说我出生的那一刻,天上下起了太阳雨,算命先生说这可是天大的吉兆。但我们T细胞占尽优势,却唯独有一个缺点——视力不好。 没有办法靠着自己的眼睛来发现癌细胞,只有靠着别的细胞找来了癌细胞的信息——特异性抗原,才能顺藤摸瓜的找到犯罪分子“癌细胞”,将其一击毙命。 所幸的是,虽然我们瞎,但我们每个T细胞出生时都会随身携带着一个信号天线——TCR。有了它就能做到“人在家中坐,知晓天下事”。同时,我们正是通过信号天线接受到了其他细胞送过来的信息。 正所谓“千里送鹅毛,礼轻情意重”,正是因为我们免疫家族的团结一致,互帮互助,才能多年连续蝉联癌症“克星”的美誉,我的成功自然也少不了其他兄弟姐妹的帮助和支持。 胸腺“训练营”虽说我如今的成就令大家眼红和羡慕,但我想说的是: 成功绝不是偶然。 自从我从骨髓那出生,就被丢到了胸腺这个训练营中,不断的磨练和成长。我的童年没有玩耍,没有母亲的关爱,有的只是胸腺中不断的摸爬滚打和层层淘汰。 想当初和我们一起进入胸腺的那些伙伴,有些在第一关试验“T细胞的阳性选择(Positive Selection )”中就因为没有及时的认清自己人和其他外来的病毒、细菌以及癌细胞而被淘汰出局,惨遭杀害。 就算侥幸过了第一关,剩下的大部分伙伴们也会因为不小心看错攻击对象,误伤了自己人而走向自我毁灭的道路,在第二关“T细胞的阴性选择(Negative Selection)”中与我们阴阳两隔。 每天,(在小鼠中)都有亿万兆的T细胞产生,但却只有其中的百万个T细胞能够通过试验,成为一个合格的成熟T细胞。成功完成试炼的T细胞会根据自己的特征被刻上CD4+或CD8+的印记,这代表着离开胸腺的资格。 从胸腺出来后,我们就分道扬镳,各自前往更广阔的天地(外周淋巴器官)开始自己的旅程。 成为真正的“杀手”然而,离开胸腺并不代表着结束,而是一个新的开始。刚刚来到外周淋巴器官中的T细胞只能算是一个新手——初始T细胞(Na?ve T Cell),虽然有着在胸腺中的经验,但终究是小打小闹,没有真正的上过战场,就无法成为真正的T细胞。 只有遇到过敌人“抗原”(细菌,病毒,癌细胞等),并成功的将敌人杀死,才能变身成为现在的我——效应T细胞(Effector T Cell)。 定居在不同器官中的效应T细胞由于历练环境不同,遇到的敌人也不一样,因此虽然都称为效应T细胞,但大家的能力却不一样,主要分为了以下几个派系: 1细胞毒T细胞(cytotoxic T cell)细胞毒T细胞在我们T细胞届是个有名的狠角色,人狠话不多,业务能力一流,是我们T细胞中的主力军,杀起癌细胞来也是不在话下。 这一类细胞都带着CD8+的标记,它们可以直接攻击被病原体“附身”的细胞,在查看过细胞身份证“MHC蛋白”后就会毫不犹豫的分泌“穿孔素”和“颗粒酶”,能够直接穿过细胞的身体(细胞膜),使细胞全身溶解而死,碎成好多小块块,死相实在惨不忍睹。 2辅助性T细胞(Helper T cell)刻有CD4+的辅助T细胞是我们T细胞届的“奶妈”,虽然攻击力不强,却勤勤恳恳的为其他T细胞甚至别的免疫细胞做贡献,让它们获得癌症杀手的称号,自己却在一旁默默看着。 辅助T细胞不仅会帮助B细胞制造武器“抗体”,攻打敌人。还会与巨噬细胞一起,寻找敌人“抗原”,当找到后,辅助T细胞就会在巨噬细胞的刺激下释放出长生不老丸“白血球间激活素-2”和“B细胞生长素”。前者可以促进其他T细胞的生长和存活,后者则可以帮助B细胞大量的繁殖。 3调节/抑制T细胞(Suppressor T cell)调节/抑制T细胞是我们T细胞届的大哥,知识渊博又冷静睿智,不仅是我们T细胞,就连B细胞也得听调节/抑制T细胞的指挥。 而大哥通常都在人体内不停的监督着我们,不仅要防止B细胞捣蛋,变身成携带武器的浆细胞,也得时不时的查看我们和B细胞有没有不小心攻击错了对象,伤害了自家人。正是由于大哥调节/抑制T细胞的存在,我们才能一直和谐共处。 日复一日,年复一年,随着时间的流逝,大家都成了身经百战,赫赫有名的T细胞,虽然其中又听到了不少伙伴其它的消息,但幸运的是,我们仍然团结一致,努力完成着自己的使命。同时,不断有新来的T细胞来帮助我们,看到它们朝气蓬勃的样子,我才意识到自己真的老了,再过一段时间,恐怕也要像前辈们一样退休了。 退休的生活其实并不可怕,反而十分轻松,我们终于有了喘息和休息的时间,成为了记忆T细胞(Memory T Cell)。 在平时,有过战胜敌人经验的记忆T细胞只要养精蓄锐,好生休息就行 ,只有当过去的敌人重新出现在自己的面前时,才会让记忆T细胞重新燃起战斗的熊熊烈火,与自己宿敌再次决一死战!?我的故事到这里就要结束了,接下里就是我的孩子“PD-1/PD-L1抑制剂”的天下了,他们的故事,才刚刚开始…
 兰海涛 主任医师 四川省人民医院 肿瘤中心5369人已读
兰海涛 主任医师 四川省人民医院 肿瘤中心5369人已读 - 医学科普 我们身体里的谍战大剧,《潜伏》《伪装者》以及《告密者》…
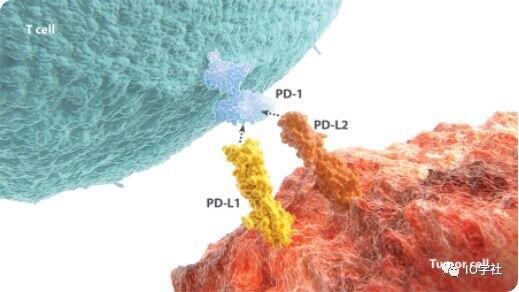
表面风平浪静,实则暗流汹涌。 当你吃吃喝喝工作休息, 可曾想过你的体内或许谍影重重, 正在上演一场《伪装者》《潜伏》《告密者》的大战? 今天我们就来讲一讲 免疫系统和PD-L1疗法的故事。 免疫系统负责人体的安检工作, 每天勤勤恳恳,利用手中的武器—— T 细胞对人体进行扫描。 一旦检测到异常细胞, 就把它们揪出来消灭掉。 癌细胞也是异常细胞的一种, 因此,免疫系统的一个重要职责就是: 预防癌症 但是,有一些癌细胞非常狡猾, 会通过精心伪装躲过 T 细胞的检测。 这样的潜在 “恐怖分子”, 一旦发展壮大生成肿瘤, 往往会对人体造成致命的威胁。 头疼不已的免疫系统向科学家求教: 免疫系统 怎么才能把这些狡猾的“伪装者”(癌细胞)绳之以法?这关系到人体的生命安全! 要知道“怎么办”,先要弄清楚“怎么回事”。你知道你的武器 T 细胞为什么对那些伪装的癌细胞不起作用吗? 科学家 T 细胞内含有两种成分 PD-1 和 B7.1 。PD-1 就像 T 细胞扫描系统内的感应器, B7.1 就像报警器,一旦发现问题就会发出警报。 科学家 但是,那些伪装的癌细胞的表层有一种分子叫 PD-L1,会通过与 PD-1 和 B7.1 结合,阻止这个“感应器”和“报警器”发挥作用,从而帮助癌细胞躲过 T 细胞的检测。 那有什么办法可以阻止 PD-L1 的阴谋得逞呢? 我把这个锦囊送给你,记得回家以后再打开看! 科学家 里面究竟藏着什么妙计? 免疫系统回家后打开锦囊, 只见里面有张纸条,上面写着 免疫疗法已成为肿瘤治疗领域的发展方向,曾于 2013 年被美国《科学》杂志评选为当年最大的科学突破。 近几年,作为肿瘤免疫疗法的 PD-1/PD-L1 抑制剂更是成为业内关注的热点。其中,PD-L1 抑制剂的作用机理就是通过阻止 PD-L1 与 PD-1 和 B7.1结合,使 T 细胞恢复检测和消灭癌细胞的能力。 目前,PD-L1 药物单药或联合用药,已在肺癌、膀胱癌、肾癌等多个肿瘤类型的临床研究中取得突破性进展,给全球广大肿瘤患者带来了新生的希望。
 兰海涛 主任医师 四川省人民医院 肿瘤中心1528人已读
兰海涛 主任医师 四川省人民医院 肿瘤中心1528人已读 - 医学科普 软组织肉瘤
软组织肉瘤(Soft Tissue Sarcomas, STS)是源于间叶组织的恶性肿瘤,STS占成人恶性肿瘤的1%,儿童肿瘤的10%。恶性程度高和亚类繁多是其主要特点。根据世界卫生组织WHO的分类,STS包括60多种亚型,最常见亚型包括:多形性未分化肉瘤(UPS)、脂肪肉瘤(LS)、平滑肌肉瘤(LMS)、滑膜肉瘤(SS)、血管肉瘤(AS)、纤维肉瘤(FS)和恶性神经鞘瘤(MPNST)。 目前对于四肢和躯干的原发性STS的治疗仍以手术切除为主,而新辅助化疗、辅助化疗以及术前或术后放疗等手段在局部或系统治疗中的地位也越来越受到重视。与胃肠间质瘤(GIST)对伊马替尼的良好反应不同,其他软组织肉瘤的创新治疗面临着更多困难,不同亚型间遗传和临床特点异质性强,生存时间差异巨大。 近年来,在精准医疗大环境下,基因组测序技术不断高速发展,广泛应用于肿瘤发生发展过程中关键信号通路的研究以及药物作用靶点的发现,传统上对于肿瘤疾病的认知也在不断发生变化。第二代测序技术的应用使得个体化疗方案的制定以及相关生物标志物的发现更为便捷,也使得人们对个体化治疗和生物靶向药物的需求大大增加。在软组织肉瘤领域,有潜力的治疗靶点和异常的信号通路被不断发现。已有约140个和STS发生发展相关的潜在靶点被报道,这些靶点涉及细胞的多种生理过程。在这些靶点中,不同类型的激酶是数量最多也是最有希望被开发的治疗类靶点。 包括血管靶向治疗、细胞靶向治疗和免疫靶向治疗等的分子靶向药物在这一疾病领域进展迅速,在个体化治疗和提高患者生存质量等方面的优势明显,为无法手术和不能接受常规化疗的患者提供了新的治疗手段。
兰海涛 主任医师 四川省人民医院 肿瘤中心2090人已读 - 医学科普 2017 年 FDA 批准上市的 10 个抗肿瘤药
2017 年 FDA 共批准了 45 种新药,其中 9 种是抗肿瘤药物,用于乳腺癌、Merkel 细胞癌、尿路上皮癌、卵巢上皮癌、输卵管癌、原发性腹膜癌、非小细胞肺癌以及淋巴瘤,还有一种用于类癌综合征腹泻的新药,让我们按上市时间的顺序一起来看看这些新药的优势以及用法吧。 1. 特罗司他乙酯(Telotristat Ethyl/Xermelo) 色氨酸羟化酶抑制剂,莱斯康(Lexicon)制药公司出品。 2017 年 2 月 28 日经 FDA 批准上市,用于治疗生长抑素类似物(SSA)疗法控制不佳的成人类癌综合征腹泻。 说明书内使用方法:口服给药,一次 250 mg,一日 3 次。应与食物同服,若漏服一剂,无需补服,仍按原计划用药。 2. 瑞博西尼(Ribociclib/Kisqali) CDK4/6 抑制剂,诺华(Novartis)公司出品。 2017 年 3 月 13 日经 FDA 批准上市,联合一种芳香化酶抑制剂作为最初的基于内分泌疗法,用于治疗绝经后妇女激素受体(HR)阳性、人表皮生长因子受体 2(HER-2)阴性的晚期或转移性乳腺癌。 说明书内使用方法:口服给药,一周期为 28 天,推荐剂量为一次 600 mg,一日一次,连用 21 天,随后停药 7 天;同时给予来曲唑一次 2.5 mg,一日一次,连用 28 天。与来曲唑联用时,应与来曲唑几乎同一时间给药,宜于早晨用药;若用药后发生呕吐或漏服一剂,当日内无需补服,次日仍按原计划给药;应整片吞服,不得咀嚼、压碎或掰开。 3. 阿维单抗(Avelumab/ Bavencio) PD-L1 抑制剂,Emd Serono 公司出品。 2017 年 3 月 23 日经 FDA 批准上市,用于治疗 12 岁以上转移性 Merkel 细胞癌患者。 2017 年 5 月 9 日经 FDA 批准增加适应证:用于局部晚期或转移性尿路上皮癌。 说明书内使用方法:推荐剂量为一次 10 mg/kg,滴注时间 60 分钟,每 2 周 1 次,持续用药至出现疾病进展或不可耐受的毒性。滴注前以 0.9% 或 0.45% 氯化钠注射液 250 mL 稀释,稀释后的药液于室温(25℃)下保存不超过 4 小时,于 2~8℃ 下保存不超过 24 小时。 4. 尼拉帕尼(Niraparib/Zejula) PARP 抑制剂,Tesaro 公司出品。 2017 年 3 月 27 日经 FDA 批准上市,用于接收铂类药物治疗后完全应答或部分应答,但又疾病复发的成人卵巢上皮癌、输卵管癌和原发性腹膜癌患者的维持治疗。 说明书内使用方法:单药治疗的推荐剂量为一次 300 mg,一日 1 次。最迟应于近期接受的含铂化疗方案后 8 周开始本药治疗,持续用药至疾病进展或出现不可耐受的毒性。整理吞服,睡前用药可能有助于避免出现恶心。 5. 布格替尼(Brigatinib/ Alunbrig) 酪氨酸及酶抑制剂,阿瑞雅德(Ariad)公司出品。 2017 年 4 月 28 日经 FDA 批准上市,用于对克唑替尼不耐受或用药后疾病进展的 ALK 阳性的转移性非小细胞肺癌患者。 说明书内使用方法:推荐剂量为一次 90 mg,一日 1 次,连用 7 日;若耐受,7 日后增至一次 180 mg,一日 1 次。持续用药直至疾病进展或出现不可耐受的毒性。若因不良反应以外的其他原因导致暂停用药 14 日或 14 日以上,重新用药时,应先一次 90 mg,一日 1 次,连用 7 日,再增至之前耐受的剂量。 6. 度伐鲁单抗(Durvalumab/Imfinzi) 程序性死亡蛋白-1 配体(PD-L1) 抑制剂,阿斯利康(Astrazeneca)公司出品。 2017 年 5 月 1 日经 FDA 批准上市,用于治疗含铂类药化疗期间或化疗后疾病进展,或含铂类药化疗的新辅助治疗的 12 个月内疾病进展的局部晚期或转移性尿路上皮癌。 说明书内使用方法:静脉滴注,一次 10 mg/kg,每 2 周 1 次,每次滴注 60 分钟。持续用药至疾病进展或出现不可耐受的毒性。滴注前应以 0.9% 氯化钠注射液或 5% 葡萄糖注射液稀释,终浓度为 1~15 mg/ml。稀释后的药液应立即使用,若未及时使用,可于 2~8℃ 保存不超过 24 小时或于室温(≤ 25℃)保存不超过 4 小时,且不得冷冻或振摇。 7. 来那替尼(Neratinib/Nerlynx) EGFR、HER2 和 HER3 受体抑制剂,Puma Biotechnology 公司出品。 2017 年 7 月 17 日经 FDA 批准上市,用于 HER2 阳性早期乳腺癌患者手术后使用曲妥珠单抗后的维持治疗。 说明书内使用方法:口服给药,推荐剂量为一次 240 mg,一日 1 次,连用 1 年。应与食物同服,且每日尽量于同一时间用药;整片吞服。 8. Copanlisib/Aliqopa PI3K 抑制剂,拜耳(Bayer)公司出品。 2017 年 9 月 14 日经 FDA 批准上市,用于已经接受了至少两次系统疗法失败的复发性滤泡性淋巴瘤成人患者。 说明书内使用方法:60 mg 静脉滴注,d1、8、15(28 天 1 疗程),使用至疾病进展或出现不可耐受的毒性。只能使用 0.9% 氯化钠注射液稀释。 9. Abemaciclib /Verzenio CDK4/6 抑制剂, 礼来(Lilly)公司出品。 2017 年 9 月 28 日经 FDA 批准上市,与氟维司群联用治疗既往内分泌疗法失败的晚期或转移性 HR+ / HER2-乳腺癌患者;也可单独用于既往接受过内分泌疗法和化疗失败后复发的转移性 HR + / HER2-乳腺癌患者。 说明书内使用方法:与氟维司群联用时,口服 150 mg,每天 2 次;单用时,口服 200 mg,每天 2 次。 10. Acalabrutinib/ Calquence BTK 抑制剂,阿斯利康(Astrazeneca)公司出品。 2017 年 10 月 31 日经 FDA 批准上市,用于曾接受至少一种疗法失败后的成年套细胞淋巴瘤(MCL)患者。 说明书内使用方法:每 12 小时口服 100 mg,服用至疾病进展或出现不可耐受的毒性。
兰海涛 主任医师 四川省人民医院 肿瘤中心2602人已读





